გასული საუკუნის დასაწყისში ადამიანის პაპილომავირუსი აღინიშნა, როგორც მეჭეჭების გაჩენის მიზეზი. მოგვიანებით გაირკვა, რომ მას შეუძლია გამოიწვიოს სასქესო ორგანოების კიბოს განვითარების პროვოცირება ორივე სქესის და ყელის და სწორი ნაწლავის კარცინომაში. კლინიკური გამოვლინებების სპექტრიდან გამომდინარე, ექიმებმა მოახერხეს სხვადასხვა ტიპის HPV- ის გამოყოფა და მათ გარკვეულ სისტემაში გაერთიანება.
ყველაფერი რაც თქვენ უნდა იცოდეთ ადამიანის პაპილომავირუსის შესახებ
სულ უფრო მეტ ადამიანს აინტერესებს: HPV ინფექცია - რა არის ეს? ეს აბრევიატურა აღნიშნავს ვირუსების ჯგუფს, რომლებიც ფართოდ გავრცელებულია და ჰეტეროგენულია მათი დნმ სტრუქტურით, რომელსაც შეუძლია აინფიციროს კანი და ლორწოვანი გარსები. ამ ნივთიერებით ინფექცია დიდი ხნის განმავლობაში მიმდინარეობდა. ასე რომ, მეჭეჭები ცნობილია ჯერ კიდევ ბერძნებისა და რომაელების დროიდან, ანოგენიტალური მიდამოს მეჭეჭები კი უფრო ადრე. PCR მეთოდით წარმატებას მიაღწია მე –18 ტიპის HPV დნმ – ის იზოლირებაში მარიამი არაგონელის მუმიიდან (XVI ს. ). მხოლოდ XXI საუკუნის დასაწყისში გახდა შესაძლებელი გავლენა მოახდინოს დაავადების გამომწვევი აგენტის გავრცელებაზე.
კლასიფიკაციის პრინციპები
HPV ტიპების რაოდენობასთან დაკავშირებით რამდენიმე მოსაზრება არსებობს. ოფიციალურად დადგენილია, რომ ჯგუფი მოიცავს 170-ზე მეტ შტამს. ისინი 5 გვარს წარმოადგენენ, რომელთა აღწერა და შესწავლა დაახლოებით 130 აგენტია. მაგრამ მეცნიერებმა უკვე იციან ადამიანებში თითქმის 600 ტიპი.
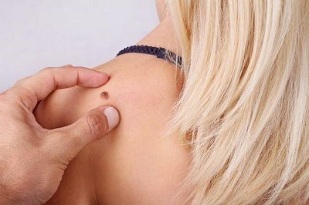
HPV როგორც ცალკეული სახეობა პირველად 1971 წელს დაფიქსირდა. დღეისათვის მის შესახებ ცოდნა მნიშვნელოვნად გამდიდრდა, რაც სტიმული გახდა კლასიფიკაციის შესაქმნელად, რომელიც ასახავს არა მხოლოდ სახეობებს, არამედ იმ გვარს, რომელსაც ეკუთვნის შტამი. პრაქტიკაში ამას დიდი მნიშვნელობა აქვს, რადგან იგი ეხმარება კლინიკური გამოვლინებების და ინფექციის მიმდინარეობის ფორმის დადგენაში.
ვირუსის ტიპები გამოვლენილია შემდეგი კრიტერიუმების შესაბამისად:
- გადაცემის მეთოდი;
- მიზნები (კანის ან ლორწოვანი გარსის);
- დაავადებები, რომლებიც ინფექციის შედეგად ვითარდება;
- ონკოგენურობის ხარისხი.
კანცეროგენურობის ხარისხის მიხედვით კლასიფიკაცია აუცილებელია ონკოლოგიური პროცესების განვითარებასთან დაკავშირებული შედეგების თავიდან ასაცილებლად.
HPV ტიპის:
- დაბალი რისკი - 6, 12, 14, 42-44 შტამები;
- საშუალო რისკი - ტიპები 31, 35, 51;
- მაღალი რისკი - 16, 18, 45, 56, 58, 59.
ეს კლასიფიკაცია საშუალებას გაძლევთ ვიზუალურად შეაფასოთ რისკის ხარისხი და შეიმუშაოთ ადეკვატური მკურნალობის სტრატეგია.
ყველაზე საშიში შტამები
დადასტურებულია, რომ HPV- ს შეუძლია დერმატის ჭარბი ზრდის პროვოცირება და გამოიწვიოს სახის, კისრის, ზურგის, მუცლის არეში კეთილთვისებიანი წარმონაქმნების წარმოქმნა, რომელთაგან თითოეული ჰგავს მეჭეჭს, პაპილომას, ვერუსიფორმულ დისპლაზიას. მაგრამ უაღრესად ონკოგენული პათოგენი უმეტეს შემთხვევებში იწვევს ონკოლოგიის განვითარებას როგორც მამაკაცებში, ასევე ქალებში. ვირუსი გადაეცემა პირველ რიგში სქესობრივი გზით, ხოლო ბარიერულ კონტრაცეპტივებს არ შეუძლიათ 100% დაცვა მისი შეღწევისგან.ყველაზე სახიფათოდ ითვლება შემდეგი შტამები:
- კონდილომატოზი (მწვავე გამონაზარდების გამოჩენა) - 6, 42.
- მცირე ბრტყელი წარმონაქმნები, რომლებიც წარმოიქმნება საშოს კედლებსა და საშვილოსნოს ყელის არხზე - 30, 33, 42, 43, 55, 57, 64, 67.
- საშვილოსნოს ყელის კარცინომა - 31, 35, 39, 54, 66. HPV ტიპის 16 და 18 ითვლება ყველაზე საშიშად.
მნიშვნელოვანია იცოდეთ!ვირუსის ტიპის იდენტიფიცირების შემდეგაც კი არ უნდა პანიკა დაგჭირდეთ, ვინაიდან ყველაზე მავნე შტამები შეიძლება დიდხანს იყოს "მიძინებულ" მდგომარეობაში. ამიტომ, ინფექციიდან საშვილოსნოს ყელის კიბოს წარმოქმნას შეიძლება ათწლეულები დასჭირდეს.
ვირუსის შეღწევა ორგანიზმში
პაპილომავირუსი განიხილება მეტად გადამდები, თითოეულ ტიპს შეუძლია გადაეცეს კონკრეტული მეთოდით.
"მსხვერპლის" ორგანიზმში პათოგენის შეღწევის ძირითადი ვარიანტებია:
- სქესობრივი კონტაქტი ვირუსის მატარებელთან. ინფექციის ყველაზე გავრცელებული მეთოდი. საფრთხე წარმოდგენილია როგორც ტრადიციული, ასევე სხვა სახის სქესობრივი კავშირით. ვინაიდან პათოგენი გაცილებით მცირეა ვიდრე პრეზერვატივის პორების დიამეტრი, კონტრაცეპტივა ვერ უზრუნველყოფს 100% დაცვას.
- ინფექციის ვერტიკალური ტიპი გულისხმობს დედის მიერ ბავშვის ვირუსის გადაცემას მშობიარობის დროს. არაუჯრედულმა აგენტმა შეიძლება გამოიწვიოს ახალშობილში ხორხის პაპილომატოზი, ანუ ხორხისა და პირის ღრუს ლორწოვან გარსებზე წარმონაქმნების წარმოქმნა, უფრო იშვიათად სასქესო ორგანოებზე.
- ასევე განიხილება ინფექციის კონტაქტი და საყოფაცხოვრებო გადაცემა. ზოგიერთი შტამი გამოირჩევა სიცოცხლისუნარიანობით, ამიტომ მათ შეუძლიათ შეინარჩუნონ თავიანთი საქმიანობა ტენიან გარემოში. საუნების, საცურაო აუზების, აბაზანების მონახულებისას, პირადი ჰიგიენის საგნების გაზიარებისას, იზრდება ინფექციის რისკი, განსაკუთრებით იმ შემთხვევაში, თუ კანზე უხილავი მიკროდაზიანებებია.
- აუტოინოკულაცია ან თვითდაინფიცირება შეიძლება მოხდეს მაშინ, როდესაც ცოცხალი ვირუსის უჯრედი დაზიანებული ადგილიდან შემთხვევით გადადის კანის ჯანმრთელ ნაწილებზე გაპარსვის, ეპილაციის დროს და უბრალოდ ჰიგიენის წესების დაუცველად.
მნიშვნელოვანია იცოდეთ!მაღალი კანცეროგენული რისკის გამომწვევი აგენტი ძირითადად სქესობრივი გზით გადადის და ბარიერული კონტრაცეპტივები არ იძლევა ინფექციისგან სრულ დაცვას. ეს გამოწვეულია არა მხოლოდ ვირუსის მცირე ზომით, არამედ დერმის ზედაპირზე ლოკალიზებით, რომელიც არ არის დაფარული პრეზერვატივით.
პაპილომატოზის პროგრესირების მიზეზები
ონკოგენურობის ხარისხის მიუხედავად, HPV ხასიათდება მზაკვრულობით, ანუ მას შეუძლია იცხოვროს ადამიანის ორგანიზმში ისე, რომ რაიმე ფორმით არ გამოიჩინოს თავი. იმუნური სისტემის მდგომარეობიდან გამომდინარე, ინკუბაციური პერიოდი შეიძლება გაგრძელდეს 2-3 კვირიდან რამდენიმე ათწლეულამდე. ამიტომ, ადამიანებს, რომლებსაც გარე ნიშნები არ აქვთ, არც კი იციან მათ სხეულში ინფექციური აგენტის არსებობის შესახებ.
სწრაფი გამრავლება ასევე არ იწყება დაუყოვნებლივ, მაგრამ მხოლოდ ხელსაყრელ პირობებში, კერძოდ, თავდაცვის მექანიზმის შესუსტება, რაც ხდება შემდეგი ფაქტორების ფონზე:
- სტრესი, გადატვირთვა;
- ცუდი და ერთფეროვანი საკვები;
- ჰორმონალური დისბალანსი;
- მავნე ჩვევები - თამბაქოს მოწევა და ალკოჰოლის ბოროტად გამოყენება;
- ხშირი აბორტი, გართულებები მშობიარობის შემდეგ;
- შარდსასქესო სისტემის ანთებითი და ინფექციური დაავადებები;
- სგგი, შიდსის, აივ ინფექციის, ჰერპესის ჩათვლით;
- ქრონიკული დაავადებები მწვავე ეტაპზე;
- ორსულობის პერიოდი.
რისკის ჯგუფი ძირითადად სამართლიანი სქესის წარმომადგენლები არიან. ინფექციის ალბათობა იზრდება 20-45 წლის რეპროდუქციული ასაკის ადამიანებში, რომლებიც სექსუალურად აქტიურები არიან.
სიმპტომები სხვადასხვა ეტაპზე
ადამიანის პაპილომავირუსის ინფექცია შეიძლება იყოს გამოხატული ან ლატენტური ან სუბკლინიკური. დაავადების სიმპტომური გამოვლინებები ცვალებადია, რაც გამოწვეულია HPV ტიპის, მისი საშიშროების გამო. დაავადების ლატენტური მიმდინარეობა ხასიათდება ნიშნების არარსებობით.
გარე ნიშნები:
- პაპილომები;
- ბრტყელი და ვულგარული მეჭეჭები;
- გენიტალიების მეჭეჭები.
ფორმები, რომლებიც არ ჩანს გარე გამოკვლევის დროს:
- დისკერატოზი;
- კოილოციტოზი;
- ეპითელური დისპლაზია.
პაპილომავირუსის ფონზე რეციდივები ჩნდება შემდეგი პათოლოგიების სახით:
- დისკერატოზი მსუბუქი ეპითელური ცვლილებებით;
- თვით დისპლაზია;
- კიბოს სიმსივნე;
- ბრტყელუჯრედოვანი კარცინომა.
მნიშვნელოვანია იცოდეთ!არა ონკოგენული ხასიათის ვირუსის შემთხვევაში შესაძლებელია პალმებით, ფეხის ტერფებზე ლოკალიზებული მეჭეჭების წარმოქმნა. კოსმეტიკური დისკომფორტის არარსებობის შემთხვევაში, მოხსნა არ არის მითითებული.
გამწვავების დროს ქალს უვითარდება ცხელება, შემცივნება, ქავილი, ცხელება, ვაგინალური გამონადენი.
მეტი შედეგები შედეგების შესახებ
HPV ინფექციის ტიპი და სიმძიმე განისაზღვრება პათოგენის აქტივობითა და მისი ტიპით. როდესაც გენოტიპზე გავლენას ახდენს მაღალი ონკოგენური რისკი, ხანგრძლივი რეპლიკაცია ხელს უწყობს უჯრედული სტრუქტურების რაოდენობის ზრდას გენომის მუტაციით.
ბაქტერიული ვაგინოზის, საშვილოსნოს ყელის ეპითელიუმის გარდაქმნის და ორგანიზმში სხვა პათოლოგიური პროცესების ფონზე იზრდება კიბოსწინარე სტადიის ან ავთვისებიანი სიმსივნის განვითარების რისკი.
ეს უკანასკნელი მოიცავს შემდეგ სახელმწიფოებს.
- საშვილოსნოს ყელის კიბო. მეორე დაავადება ქალის ძუძუს კიბოს შემდეგ. ყველა შემთხვევის 70% -ზე მეტი გამოწვეულია HPV 16 და 18 ტიპის აქტივობით.
- საშოს და ვულვის კარცინომა. ანოგენიტალური მიდამოს ონკოპათოლოგიების სტრუქტურაში მას წამყვანი ადგილი უკავია. ყოველი მეათე შემთხვევა პროვოცირდება დაბალი ონკოგენური შტამით 6 ან 11 და ყველა დაავადების მესამედი გამოწვეულია 16 და 18 ვირუსით.
- ანალური კიბო. ის ძირითადად ქალებში გვხვდება, მაგრამ ასევე ფიქსირდება ჰომოსექსუალ მამაკაცებში, რომლებიც სქესობრივი კავშირის არატრადიციულ მეთოდს იყენებენ, თუმცა ექიმები არ გამორიცხავენ გადაცემის სხვა გზას. ონკოპათოლოგიის მიზეზი არის HPV 18 და 16 ტიპის აქტივობა.
რა თქმა უნდა, ეს განაჩენი არ არის, მაგრამ ამ მონაცემებთან დაკავშირებით გინეკოლოგიური და კიბოს დიაგნოზირების საჭიროება იზრდება. ყოვლისმომცველი გამოკვლევა საშუალებას იძლევა უჯრედებსა და ქსოვილებში სტრუქტურული ცვლილებების ადრეული გამოვლენა, რაც ადამიანის პაპილომავირუსის შემთხვევაში ეხმარება დაადგინოს მისი სწორად მკურნალობა.
დიაგნოსტიკური პროცედურები
როგორც უკვე აღვნიშნეთ, დიაგნოსტიკური ზომები მნიშვნელოვან როლს ასრულებს HPV ინფექციით სხეულის დამარცხებაში.
თანამედროვე გამოკვლევა ტარდება დიდი სიფრთხილით და მოიცავს რამდენიმე პროცედურას:

- საწყისი კონსულტაცია მოიცავს ვიზუალურ გამოკვლევას გარე ნიშნების (მეჭეჭები, პაპილომები) გამოვლენის მიზნით. თუ შარდ-სასქესო მიდამოში აღმოჩენილია ზრდა, ექიმი პაციენტს მიმართავს საშვილოსნოს ყელის დამატებითი შესამოწმებლად ან ურეთროსკოპიით.
- PAP ტესტი ან პაპ ნაცხის ციტოლოგია. შედეგების საფუძველზე, რომლებიც იყოფა კლასებად, ექიმი განსაზღვრავს ინფექციური პროცესის რისკებს. 1 და 2 გრადუსი მიუთითებს ქსოვილების ნორმალურ მდგომარეობაზე, 3 - პათოლოგიური ცვლილებების დაწყების შესახებ, 4 და 5 კლასები ახასიათებს ონკოგენური უჯრედების არსებობას.
- კოლპოსკოპია. იგი ტარდება საშვილოსნოს ყელის ქსოვილებში დისპლაზიური ცვლილებების შემთხვევაში. პაპილომა ვირუსის აქტივობის გასარკვევად ინიშნება ძმარმჟავას ტესტი. დადებითი შედეგი ჩანს, როგორც მოზაიკის ნიმუში ეპითელიუმის ზედაპირზე.
- ჰისტოლოგია. დაზარალებული ქსოვილის ნიმუშის შესწავლა ტარდება, თუ საჭიროა უჯრედების და მათში მომხდარი პათოლოგიური ცვლილებების შესწავლა. პროცედურის დროს შეგიძლიათ გამოავლინოთ განსაკუთრებით დიდი ზომის ეპითელური სტრუქტურები.
- PCR. ყველაზე გავრცელებული და მაღალ ინფორმაციული ტესტი. პოლიმერაზული ჯაჭვური რეაქციის დახმარებით შესაძლებელია აკრეფის ჩატარება, ონკოგენურობის ხარისხის განსაზღვრა და მაქსიმალური კონცენტრაცია სისხლში.
- დიგენის ტესტი. კვლევის თანამედროვე ინოვაციური მეთოდი საშუალებას იძლევა დაზუსტდეს არსებული შედეგები და დადგინდეს ონკოლოგიური განათლების ფორმირების ალბათობა.
იგივე დიაგნოსტიკური ტაქტიკა გამოიყენება მამაკაცებისთვის. ვიზუალური გამოკვლევის შემდეგ მას აგზავნიან ტესტებზე. მხოლოდ გამოკვლევის შედეგების მიხედვით, სპეციალისტს შეუძლია შეაფასოს კლინიკური შემთხვევის სირთულე და დანიშნოს ადეკვატური მკურნალობა.
მკურნალობის მიდგომები
დღეს არ არსებობს არანაირი პრეპარატი, რომელსაც შეუძლია ორგანიზმში ვირუსული ინფექცია სრულად და სამუდამოდ გაანადგუროს. თუ თვითგანკურნება არ მომხდარა, მაშინ ყველაზე პერსპექტიული ინტეგრირებული კომბინირებული მიდგომაა. HPV მკურნალობა გულისხმობს პაპილომების ან მეჭეჭების ქირურგიულ მოცილებას მედიკამენტებით სისტემური თერაპიის ფონზე, ჰომეოპათიური საშუალებებით და ხალხური მეთოდით. ზრდის განადგურების რამდენიმე ვარიანტი არსებობს.
რადიოქირურგიული. ფორმირება ამოიკვეთება სპეციალური დანით, რის შემდეგაც ხორციელდება კოაგულაცია და გამოიყენება ბაფთა.
ლაზერი. უსისხლო და უმტკივნეულო გზა. მოცილების ადგილზე რჩება ქერქი, რომლის დროსაც ხდება შეხორცების პროცესი. მინუსი არის ნაწიბურების გამოჩენა.
ელექტროკოაგულაცია. პროცედურა ძირითადად მსგავსია წინა ორისა ეფექტურობის, ხარჯების და ეფექტური ზემოქმედების თვალსაზრისით.
კრიოდესტრუქცია. ნებისმიერი სახის ზრდის მკურნალობა თხევადი აზოტით. გაყინვის შემდეგ, ისინი უარყოფენ კანს. ხელმისაწვდომი ფასი, სისხლის არარსებობა, ნაწიბურები ამ მეთოდს ყველაზე მიმზიდველს ხდის.
ქირურგიული ამოკვეთა. იგი ტარდება უკიდურესად იშვიათად, მხოლოდ მითითებების მიხედვით ონკოლოგიის განვითარების ალბათობაზე ეჭვის შემთხვევაში. გამონაზარდები იკვეთება სკალპელით.
პაპილომავირუსის სისტემური მკურნალობა ხელს უწყობს იმუნური სისტემის გაძლიერებას, ამცირებს აგენტის დნმ – ის კონცენტრაციას სისხლში და ავთვისებიანი პროცესების განვითარებას ხელს უშლის.
ამ მიზნით განსაზღვრავს აბებს:
- იმუნომოდულატორები;
- ანტივირუსული საშუალებები;
- ციტოსტატიკა.
მკურნალობის კურსის ხანგრძლივობაა 10-14 დღე. თუ მუდმივი სქესობრივი პარტნიორი გყავთ, უნდა დაარწმუნოთ, რომ გაიაროს გამოკვლევა და დაიწყოს თერაპია. თქვენ ასევე არ უნდა მოიცილოთ ზრდა თვითონ.
პროფილაქტიკური ზომები
მას შემდეგ, რაც ადამიანის პაპილომავირუსი ადვილად ვრცელდება ყველა ასაკის ადამიანში, მისი შეღწევისგან დაცვის გარანტირებული გზა არ არსებობს. როგორც პაციენტთა მიმოხილვამ დაადასტურა, ვაქცინაცია საიმედო ვარიანტია ინფექციის პროფილაქტიკისთვის.

თანამედროვე მედიცინა გთავაზობთ სპეციალურ შრატებს პროფილაქტიკური ღონისძიების სახით. წამლები მზადდება სუსპენზიის სახით, ერთჯერად შპრიცებში, რაც აადვილებს ვაქცინის მიღებას და ამცირებს ინფექციის რისკს. იმუნიზაციას ექვემდებარება 9-14 წლის გოგონები და ბიჭები, ასევე 26 წლამდე ახალგაზრდა ქალები. შრატები კარგად იტანჯება ორგანიზმის მიერ.
ვაქცინაცია ტარდება პროფილაქტიკური მიზნებისათვის და არ შეიძლება მოქმედებდეს როგორც წამალი.
ინფექციის განვითარების რისკის შესამცირებლად, თქვენ უნდა დაიცვათ მარტივი რეკომენდაციები.
- ყურადღებით აკონტროლოთ პირადი ჰიგიენა;
- მოიცილეთ ცუდი ჩვევები;
- აძლიერებს იმუნიტეტს სპორტით;
- ივარჯიშეთ მხოლოდ დაცულ სექსზე, მოერიდეთ შემთხვევით ურთიერთობას;
- ყურადღებით მიუდგეთ სექსუალური პარტნიორის არჩევანს;
- გამოკვლეულ იქნას გინეკოლოგის, ვენეროლოგის მიერ.
ჯანმრთელობის სერიოზულად გაცნობიერება დაგეხმარებათ ინფექციის თავიდან აცილებაში და თუ ვირუსი მოხვდება, შეამცირებთ მისი გავრცელების ალბათობას.
დასკვნა
HPV არის ყველაზე გავრცელებული ინფექცია, რომლისგან ვერავინ დაიცავს. ვირუსის გააქტიურების თავიდან ასაცილებლად აუცილებელია პროფილაქტიკური ზომების დაცვა და ონკოლოგიის განვითარების რისკის შემცირება, დაგეგმილი გამოკვლევების ჩატარება დროულად და სპეციალისტებთან კონსულტაცია.













































































